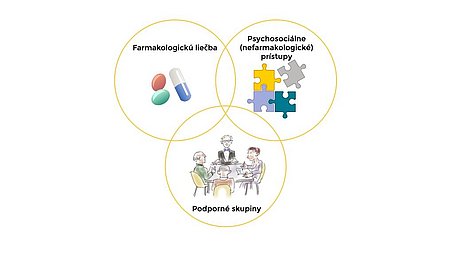
Náčrt liečby demencie
Kým a kedy by mala byť iniciovaná liečba demencie?
Ihneď po stanovení diagnózy a informovaní osoby o diagnóze je potrebné začať s dlhodobým manažmentom demencie nasmerovaním ľudí s demenciou a ich rodín na relevantné služby. V ideálnom prípade by mal byť človeku s demenciou poskytnutý jeden odborník na zdravotnú alebo sociálnu starostlivosť, ktorý bude koordinovať jeho liečbu. Koordinátor by mal preskúmať individuálnu situáciu osoby a jej špecifické potreby, informovať klienta a jeho rodinu o dostupných službách a o tom, ako k nim získať prístup, identifikovať a zapojiť niekoho ako opatrovateľa na podporu a pomoc osobe pri rozhodovaní. Koordinátor by mal navrhnúť plán starostlivosti a podpory, a to predovšetkým aktívnu koordináciu medzi rôznymi členmi multidisciplinárneho tímu. Keď sa objaví vhodná situácia, avšak čím skôr po potvrdení diagnózy, mal by koordinátor podporiť človeka s demenciou, ktorý si úplne alebo čiastočne zachováva schopnosť prijímať rozhodnutia, aby vyjadril svoje želania prostredníctvom plánu starostlivosti.
Prečítajte si viac o pláne starostlivosti pre ľudí s demenciou v podkapitole „Plánovaný a proaktívny manažment“.
Čo zahŕňa liečba demencie?
Farmakologické prístupy v liečbe
Patologické mechanizmy Alzheimerovej choroby menia neurochemický profil v mozgu. Medzi najdôležitejšie zmeny patrí pokles acetylcholínu a zvýšený toxický účinok glutamátu. Preto najúčinnejšie lieky, ktoré môžu byť v súčasnosti predpisované pacientom s demenciou, predovšetkým pacientom s demenciou pri Alzheimerovej chorobe, znižujú rozklad acetylcholínu (inhibítory acetylcholínesterázy: donepezil, galantamín a rivastigmín) a čiastočne blokujú aktivitu glutamátu (memantín).
Hoci tieto lieky sú terapeuticky prínosné, a to najmä v oblasti kognitívnych funkcií, nedokážu vyliečiť demenciu, nemenia proces ochorenia zapríčiňujúci demenciu a môžu mať vážne vedľajšie účinky.
Kognitíva poskytujú určité výhody, ale demenciu nevyliečia.
U niekoľkých látok sa preukázali nedostatočné účinky na ľudí s demenciou (antioxidanty, nootropiká, výťažky z listov stromu Ginkgo biloba, ženšen, výživové doplnky vitamínu E alebo bylinné prípravky). V súčasnosti sa vyvíjajú nové prístupy k liečbe kognitívnych porúch. Sú založené na odstraňovaní abnormálne spracovaných proteínov (amyloid, tau) pomocou syntetických protilátok.
Ak sa u ľudí s demenciou prejavujú zmeny v správaní (behaviorálne symptómy), ktoré osoba alebo jej opatrovateľ vnímajú ako rušivé alebo ohrozujúce, môžu sa podávať aj iné skupiny liekov (napríklad atypické antipsychotiká, antidepresíva). Vzhľadom na významné vedľajšie účinky a riziká spojené s týmito zlúčeninami sa však musia používať s veľkou opatrnosťou.
Lieky ovplyvňujúce správanie majú množstvo nepriaznivých vedľajších účinkov.
Očakávania, riziká a prínosy liekov by sa mali prediskutovať s klientom a jeho rodinou. Najvhodnejšia liečba by mala vychádzať z niekoľkých aspektov, ako je vek, celkové zdravie, užívané lieky, závažnosť ochorenia, predchádzajúci životný štýl osoby a preferencie. Lieky ľudí s demenciou by sa mali pravidelne prehodnocovať, pretože určité lieky (napr. anticholinergiká) môžu viesť k zhoršeniu kognitívnych schopností a môžu rýchlo zhoršiť kognitívne príznaky demencie. Okrem toho by sa liečivá na liečbu problémov so správaním mali podávať iba na krátke časové obdobie.
Psychosociálne (nefarmakologické) prístupy v liečbe
V súčasnosti dostupné farmakologické intervencie majú iba pomerne malý vplyv na zlepšenie symptómov demencie a pomerne málo prispievajú ku dobrej kvalite života s týmto ochorením. Okrem toho veľa nepríjemných zmien v správaní (napríklad apatia, agresívne správanie odmietanie starostlivosti) vôbec nereagujú na farmakologickú liečbu. Nefarmakologické behaviorálne intervencie by sa preto mali vždy používať na doplnenie alebo v niektorých prípadoch dokonca za účelom nahradenia farmakologickej liečby s cieľom zvýšiť kvalitu života ľudí s demenciou a ich rodín. Mnohé výskumné zistenia preukázali, že intelektuálne aktivity, fyzická aktivita, zdravý spánok, vyhýbanie sa stresu a určité druhy živín môžu zlepšiť kognitívne fungovanie človeka, aktivity každodenného života a behaviorálne zmeny.
Príkladné zásahy, ktoré pozitívne ovplyvňujú kogníciu, činnosti každodenného života, ako aj náladu a emocionálnu pohodu ľudí s demenciou sú holistické techniky, ako napríklad:
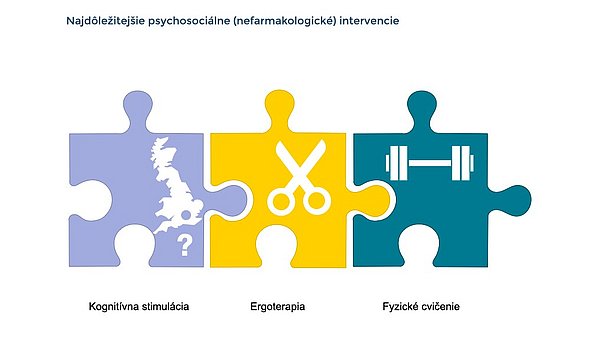
- kognitívna stimulácia
- pracovná terapia - ergoterapia
- fyzické cvičenia, pohyb
- podpora orientácie v realite
- reminiscenčná terapia
- validácia
- psychoterapia
Arteterapia, aromaterapia, animoterapia a muzikoterapia majú tiež priaznivý vplyv na priebeh demencie.
Kognitívna stimulácia, ergoterapia a fyzické cvičenia sú najdôležitejšími zložkami nefarmakologického prístupu v liečbe demencie Alzheimerovho typu.
Najdôležitejšie nefarmakologické intervencie
Zmeny v prostredí a podporné technológie
Ďalšími príkladmi nefarmakologických zásahov, ktoré môžu výrazne zlepšiť kvalitu života ľudí s demenciou a zmierniť záťaž opatrovateľov, sú rôzne úpravy prostredia a používanie pomocných zariadení. Tieto služby môžu ľuďom s demenciou predĺžiť čas pobytu v ich vlastnom dome. Môžu podporovať komunitný život a znižovať vyhorenie a zaťaženie opatrovateľov, ktorí pomáhajú ľuďom s demenciou.
Úpravy prostredia a pomocných zariadení siahajú od veľmi jednoduchých, lacných „low-tech“ zariadení (ako sú pomocné držiaky po byte, osvetlenie, farby, reklamné štíty, vyvýšené sedadlá na toaletách, lavičky na vani, liekovky, identifikačné náhrdelníky alebo náramky), až k sofistikovanejším „high-tech“ nástrojom (napr. počítačový systém aktivovaný hlasom, zdvíhacie zariadenie na zdvíhanie a otáčanie človeka v posteli, senzory, systémy smartfónov prepojené so sledovacím systémom GPS (Global Positioning System) s cieľom nájsť osobu s demenciou, keď sa stratí).
Opatrovatelia a členovia rodiny môžu byť informovaní o tom, na čo treba dávať pozor, aby sa zaistila bezpečnosť ľudí s demenciou doma aj vonku, pretože môžu podceniť svoje vnímanie okolia a môžu mať slabšie povedomie o bezpečnosti.
Nefarmakologické zásahy by mali byť vždy prispôsobené schopnostiam, potrebám a preferenciám jednotlivca. Výhody nefarmakologických zásahov sú rôzne: sú väčšinou nákladovo efektívnejšie ako farmaceutická liečba; nemajú vedľajšie účinky; sú poskytované vyškolenými a facilitátormi. Niektoré aktivity, napríklad tréningy pamäti môžu byť aplikované aj v domácom prostredí.
Podpora pre rodinných opatrovateľov
Starostlivosť o človeka s demenciou predstavuje veľké zaťaženie neformálnych (rodinných) opatrovateľov a často vedie k vážnemu emocionálnemu a fyzickému vyčerpaniu, ako aj k finančnému zaťaženiu. Ukazuje sa, že vzdelávanie opatrovateľov a podpora zo strany komunity zmierňujú niektoré ťažkosti a bránia syndrómu vyhorenia. Dôležitú úlohu môžu zohrávať miestne podporné skupiny rodín alebo organizácie poskytujúce odbornú prípravu, vzdelávanie a horúce linky pre opatrovateľov. Ďalším kľúčovým zdrojom sú denné centrá, ktoré ponúkajú programy dennej aktivity pre ľudí s demenciou. Existuje tiež veľa užitočných online zdrojov.
Starostlivosť v poslednej fáze života
Demencia žiaľ v súčasnosti zostáva nevyliečiteľným a progresívnym zdravotným stavom. V neskorých štádiách sú ľudia s demenciou úplne odkázaní na plnohodnotnú starostlivosť. Starostlivosť o ľudí, ktorí sú na konci svojho života si vyžaduje láskavosť, empatiu a špeciálne zručnosti. Keďže znalosti o paliatívnej starostlivosti sa za posledných desať rokov značne zvýšili, ľuďom s demenciou by sa mala poskytovať kvalitná starostlivosť na konci života, ktorá sa zameriava na potreby osoby pri rešpektovaní ich dôstojnosti. Toto je fáza, keď by sa lekárske, humanistické, právne, duchovné a etické otázky mali posudzovať s najväčšou zodpovednosťou a citlivosťou. Diagnostické a terapeutické zásahy nesmú byť príliš agresívne. Napríklad enterálne (trubicové) kŕmenie by sa nemalo rutinne používať, pokiaľ to nie je indikované pre potenciálne liečiteľný komorbídny stav.
V tejto fáze sa objavujú dôležité otázky: Požiadali príbuzní klienta s demenciou o špecifickú starostlivosť iba prostredníctvom paliatívnej starostlivosti? Alebo sa rozhodli pre aktívnu liečbu, ako je resuscitácia alebo intravenózne antibiotiká?
Takéto informácie by mali byť zdokumentované v pláne predbežnej starostlivosti špecificky pre situáciu, keď je človek s ťažkou demenciou premiestnený do všeobecnej nemocnice, kde môže - možno proti svojej výslovnej vôli - zomrieť v neznámom prostredí, osamote a ďaleko od svojej rodiny.
Preto je dôležité, informovať a podporovať ľudí s demenciou, čo najskôr po prijatí diagnózy, pripraviť si plány starostlivosti a vyjadriť čo chcú a čo nechcú za akýchkoľvek okolností pri progrese choroby. Predbežné plánovanie starostlivosti môže byť jednoduchým rozhovorom o lekárskych, sociálnych, finančných záležitostiach a prianiach pacienta po skončení života, ale môže sa týkať aj lekárov, právnikov, advokátskych kancelárií a pacientských organizácií. Rodinní lekári, s ktorými majú ľudia často najbližšie terapeutické vzťahy, sú v najlepšej pozícii na začatie rozhovoru o plánovaní starostlivosti.
Záver
Liečba demencie by sa mala zamerať na zlepšenie alebo udržanie kvality života pacientov a ich opatrovateľov. Liečba by mala byť komplexná a mala by kombinovať farmakologické a nefarmakologické prístupy a zohľadňovať individualizovaný prístup k potrebám klienta s demenciou.
Najlepšie ho realizuje multidisciplinárny tím, ktorý pozostáva z praktického lekára, neurológa, psychiatra, odborných sestier, klinických psychológov, zdravotníckych a sociálnych pracovníkov, ergoterapeutov, liečebných pedagógov, logopédov a fyzioterapeutov, ktorí spolupracujú a riadia sa spoločným plánom starostlivosti. Optimálne by klienti s demenciou mali mať jedného zdravotníckeho pracovníka alebo pracovníka sociálnej starostlivosti, ktorý koordinuje starostlivosť. Ak je to možné, klienti sa aktívne vyjadrujú k plánu starostlivosti a komunikujú, ako si želajú, aby sa s nimi v budúcnosti, počas progresu choroby, zaobchádzalo.
Dôležitým aspektom liečby je podpora opatrovateľov poskytovaním vzdelávania a psychologickej, ako aj finančnej podpory. Okrem lekárskych a sociálnych zásahov by sa právne a etické dimenzie mali posudzovať so zodpovednosťou a citlivosťou.
Referencie a ďalšie čítanie
- Birks J. Cholinesterase inhibitors for Alzheimer's disease. Cochrane Database Syst Rev CD005593, 2006
- Cammisuli DM, Danit S, Bosinelli F, Cipriani G. Non-pharmacological interventions for people with Alzheimer’s disease: A critical review of the scientific literature from the last ten years. Eur Geriatr Med 7: 57–64, 2016
- How CH, Koh LH. Not that way: Advance care planning. Singapore Med J 56: 19–22, 2015
- McShane R, Areosa Sastre A, Minakaran N. Memantine for dementia. Cochrane Database Syst Rev: CD003154, 2006